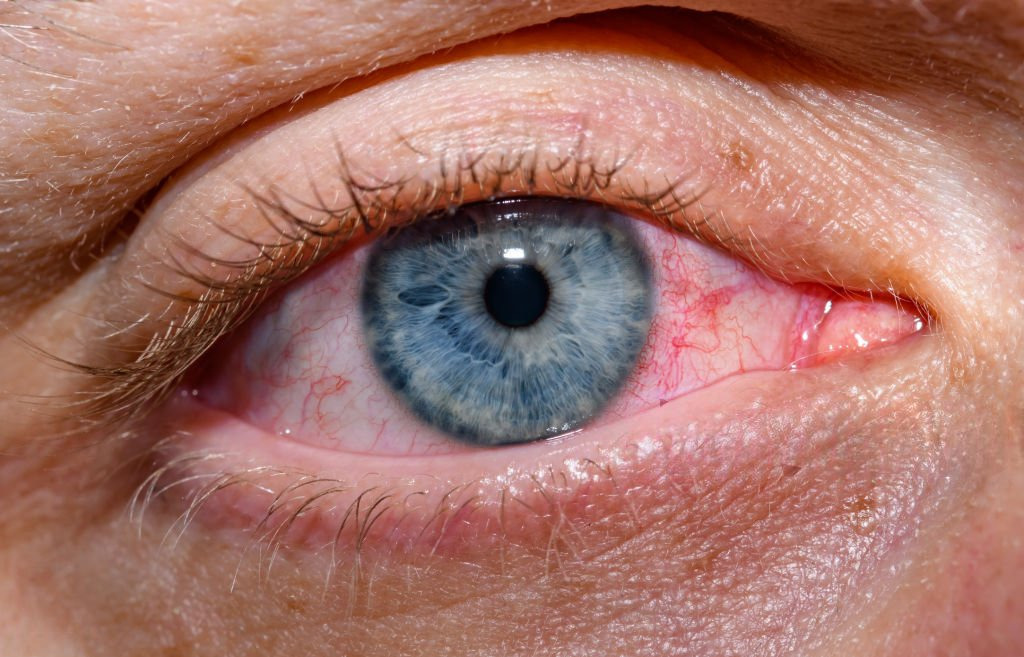
L’uvéite est souvent considérée à tort comme une inflammation banale en raison de ses symptômes légers et non spécifiques. Pourtant, jusqu’à 10 % des handicaps visuels en Europe et aux États-Unis ont une uvéite pour origine. Et son traitement peut s’inscrire dans le long terme.
Peter Jankovsky, communication Retina Suisse, peter.jankovsky@retina.ch;
Le terme « uvéite » décrit une inflammation de l’uvée, la partie intermédiaire de l’œil, l’enveloppe externe du globe oculaire. Elle a trois parties : l’iris, le corps ciliaire (une structure circulaire sur laquelle est attaché le cristallin et qui sert à son accommodation) et la choroïde (responsable de l’irrigation sanguine et de l’oxygénation de l’œil et de la rétine, en particulier).
Parmi les symptômes typiques de l’uvéite, on retrouve :
● une rougeur de l’œil
● des douleurs et une hypersensibilité à la lumière
● une vision trouble et des filaments sombres dans le champ visuel
● une réduction de l’acuité visuelle ou des opacités dans le champ visuel
● Les symptômes peuvent s’intensifier soudainement ou perdurer et se chroniciser. Ils sont par ailleurs souvent récurrents.
Non traitée, l’uvéite risque d’entraîner de graves complications comme une cataracte, un glaucome, un œdème maculaire, un décollement de la rétine ou des lésions du nerf optique, voire une perte permanente de la vision.
L’inflammation peut aussi rester active en arrière-plan.
De nombreux patients et patientes ne la prennent pas au sérieux, car ses symptômes non spécifiques – rougeurs, faibles douleurs ou vision trouble – semblent bénins et font souvent penser à une conjonctivite, une fatigue ou une sécheresse oculaire, surtout lorsque l’uvéite est légère, presque indolore, et évolue progressivement. Au stade précoce, les patients et patientes répondent généralement bien à la cortisone ; les premiers symptômes diminuent rapidement.
On peut donc avoir tendance à banaliser le problème, mais l’inflammation reste alors active en arrière-plan ou revient, avec de graves répercussions. D’après les statistiques, jusqu’à 10 % de tous les handicaps visuels en Europe et aux États-Unis sont attribuables à une uvéite.
Les personnes plutôt jeunes sont touchées
L’inflammation de la membrane moyenne de l’œil touche principalement les personnes âgées de 20 à 50 ans. L’uvéite antérieure, la forme la plus courante (40 % à 60 % des cas), attaque l’iris et le corps ciliaire.
L’uvéite intermédiaire, localisée à la base du vitré et sur la rétine périphérique, représente 9 % à 15 % des cas. L’uvéite postérieure, quant à elle, affecte la choroïde et/ou la rétine. Elle représente 17 % à 23 % des cas. Une panuvéite se caractérise en outre par une inflammation de toutes les parties de l’uvée. Elle est diagnostiquée dans 7 % à 32 % des cas.
Il existe des formes infectieuses et des formes non infectieuses d’uvéite. Dans les pays à haut revenu, 11 % à 21 % des cas infectieux sont dus à des pathogènes comme Toxoplasma gondii (un parasite unicellulaire responsable de la toxoplasmose, transmis par les chats), les virus à herpès, le bacille de Koch ou le virus de l’immunodéficience humaine (VIH). Dans les pays à faible revenu ou à revenu moyen, ils représentent environ 50 % des cas.
Jusqu’à 51 % des uvéites restent inexpliquées
Une nouvelle étude dirigée par le département d’ophtalmologie de l’université de Bristol et menée par une équipe mixte de chercheurs et chercheuses britanniques a montré que 27 % à 51 % des cas européens et américains sont de cause inconnue, alors que 37 % à 49 % sont associés à des maladies systémiques, et la spondylarthrite axiale ankylosante (une inflammation chronique de la colonne vertébrale) en particulier.
L’objectif thérapeutique principal est la rémission, c’est-à-dire la disparition ou la forte diminution des symptômes, et le maintien de ces résultats sur le long terme. Il est important de limiter au maximum l’emploi de corticoïdes afin d’éviter l’apparition d’effets indésirables comme une prise de poids, une ostéoporose, d’autres problèmes oculaires et une augmentation générale du risque d’infection.
Les formes clairement infectieuses d’uvéite nécessitent un traitement antimicrobien systémique.
Les maladies inflammatoires systémiques (atteinte multiorganique) qui accompagnent une uvéite doivent être traitées par les spécialistes correspondants (des rhumatologues, par exemple).
Options thérapeutiques
Le traitement dépend des zones touchées. L’uvéite antérieure se traite en première ligne par des corticoïdes topiques (médicaments aux propriétés anti-inflammatoires, antiallergiques, immunosuppressives et antiprurigineuses). Dans les cas légers, on commence par attendre.
L’uvéite intermédiaire modérée à grave, l’uvéite postérieure ou la panuvéite engendrent souvent des complications qui menacent la vision et nécessitent un traitement systémique et/ou des injections dans le corps vitré de corticoïdes ainsi que l’emploi d’immunosuppresseurs ciblés.
D’après l’étude britannique susmentionnée, des antirhumatismaux modificateurs de la maladie (Disease Modifying Antirheumatic Drugs, DMARDs) se sont récemment établis comme option thérapeutique de l’uvéite postérieure. En effet, l’emploi de méthotrexate a mené à une rémission de l’inflammation chez 52,1 % des patients et patients, et le mycophénolate mofétil a permis une maîtrise suffisante de l’inflammation chez 70,9 % des personnes concernées.
Résumé
L’uvéite est une maladie inflammatoire de l’uvée à prendre très au sérieux. Elle concerne principalement les adultes âgés de 20 à 50 ans. En cas d’uvéite antérieure non infectieuse, on emploie des gouttes oculaires à base de corticoïdes en première intention.
On utilise les MADS en première intention pour traiter l’uvéite postérieure non infectieuse. Les biomédicaments comme l’adalimumab interviennent en deuxième intention lorsque l’infection résiste au traitement.
Les uvéites causées par des infections systémiques nécessitent un traitement antimicrobien ciblé. L’emploi de corticoïdes locaux ou systémiques dépend de la sévérité de l’inflammation et de l’agent pathogène responsable.
Sources :
- JAMA Network : 2025 ;334;(5):419-434. doi:10.1001/jama.2025.4358 ; Deutsches Ärzteblatt (Réd. PJ, février 2026)