Die Zuckerkrankheit, mit Fachbegriff Diabetes mellitus, kann unterschiedliche Augenerkrankungen verursachen. Die gute Nachricht: In aller Regel entwickeln sich die Veränderungen langsam. Vielfach sind sie diagnostisch schon erkennbar, bevor Sehstörungen bemerkbar werden. Bei Früherkennung und entsprechend früher Behandlung lässt sich ein Fortschreiten wirkungsvoll verzögern.
Erkrankungen des Auges im Zusammenhang mit Diabetes können verschiedene Teile des Auges betreffen. So kann beispielsweise eine Trübung der Linse und somit der Graue Star früher eintreten als bei Nichtdiabetiker*innen oder die feinen Nerven der Hornhaut können geschädigt werden, was zum Trockenen Auge führt. Die beiden wichtigsten Netzhauterkrankungen im Zusammenhang mit Diabetes sind jedoch die Diabetische Retinopathie und das Makulaödem. Denn bei Nichterkennen und / oder Nichtbehandlung können sie bis zur Blindheit führen. Bei rechtzeitiger Diagnose hingegen lässt sich aktiv und wirkungsvoll etwas unternehmen. Beide Störungen können gleichzeitig vorliegen.
Diabetische Retinopathie
Retinopathie bedeutet «Netzhauterkrankung» (Retina = Netzhaut, -pathia = abnorme Veränderung). Die diabetische Retinopathie ist eine häufige Folge von Diabetes. Sie entsteht durch Schädigung der kleinen Blutgefässe in der Netzhaut und kann länger beschwerdenlos bleiben. Ohne Behandlung kann sie über die Jahre bis zur Erblindung fortschreiten. Betroffen sind in der Regel beide Augen. Unterteilt wird sie in «neue Blutgefässe bildend» (proliferativ) und «nicht neue Blutgefässe bildend» (nicht-proliferativ). Dies ist für die Wahl der geeigneten Behandlung relevant.
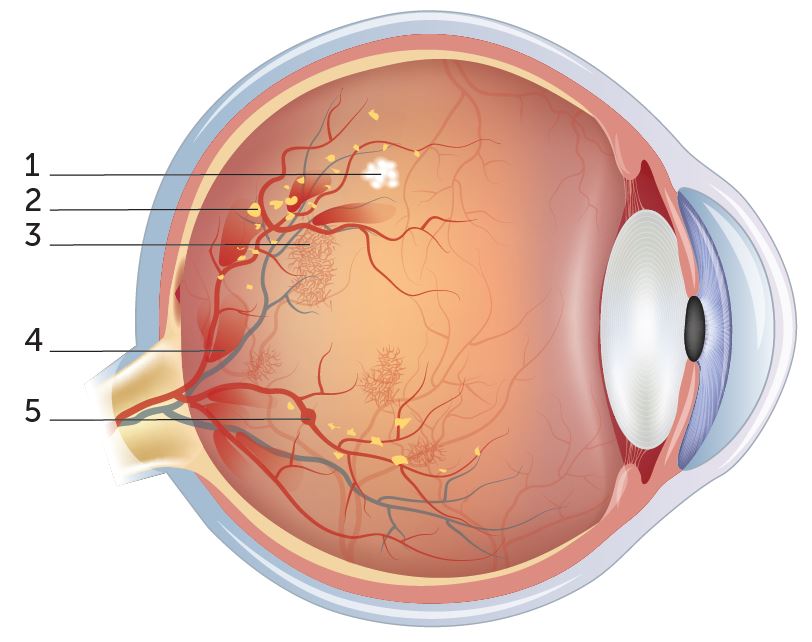
2. Harte Exsudate
3. neue Blutgefässe
4. Blutungen
5. Mikroaneurysma
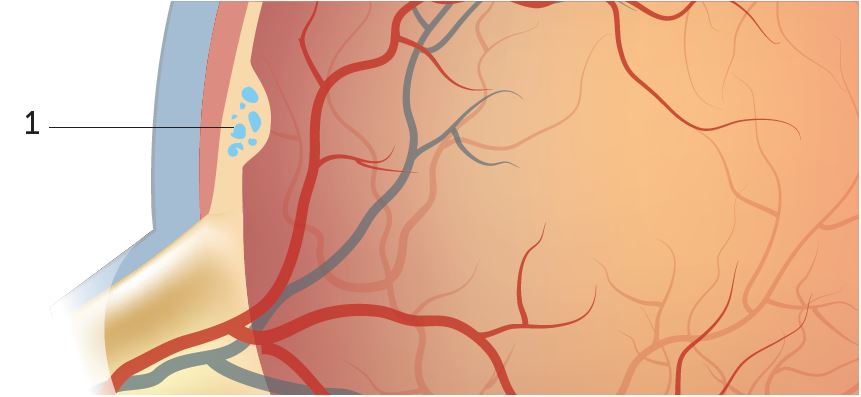
Makulaödem
Hierbei sammelt sich Flüssigkeit («Wasser») in dem Netzhautbereich an, der für das schärfste Sehen in der Mitte des Blickfeldes verantwortlich ist. Dieser Bereich wird als gelber Fleck oder Makula bezeichnet. Die Folge der Anschwellung durch die eingelagerte Flüssigkeit ist verzerrtes und unscharfes Sehen, das innerhalb kurzer Zeit auftreten kann. Es betrifft oftmals erst ein Auge. Aber weil die zugrundeliegende Störung – der zu hohe Blutzuckerspiegel beide Augen betrifft, folgt oft auch das zweite Auge. Auch hierfür stehen wirkungsvolle Therapien zur Verfügung, die in vielen Fällen über Jahre konsequent durchgeführt werden müssen.
Häufigkeit
Etwa jede Dritte von Diabetes betroffene Person (Typ 1 oder 2) entwickelt im Laufe des Lebens eine Netzhauterkrankung.
Bei Typ-1-Diabetes tritt bei einer von vier Personen im Verlauf des Lebens eine Retinopathie und bei einer von sieben ein Makulaödem ein.
Das diabetische Makulaödem ist bei Typ-2-Diabetes etwas weniger häufig. Dafür ist bei rund jeder zehnten Person eine Retinopathie schon zum Zeitpunkt der Diagnose der Zuckerkrankheit nachweisbar.
Vorsorge
Drei Faktoren sind bei Diabetes für die Augengesundheit am wichtigsten:
- Regelmässige Untersuchungen des Auges und der Netzhaut – auch wenn keine Sehstörungen auffallen! Bei Diabetes Typ 2 schon ab der Diagnose.
- Die Ursache sind die erhöhten Blutzuckerspiegel. Die Blutzuckerkontrolle mit allen verfügbaren Mitteln (im Hinblick auf Bewegung, Körpergewicht, Ernährung, regelmässige Anwendung der Medikamente) ist entscheidend.
- In Gegenwart von Bluthochdruck und erhöhtem Blutfettspiegel wirkt sich ein zu hoher Zuckerspiegel noch ungünstiger auf die Blutgefässe aus. Daher ist die Kontrolle des Blutdrucks und der Blutfette genauso wichtig wie die Blutzuckereinstellung.
Das Auge mit seiner für die Augenärztin, den Augenarzt sichtbaren Netzhaut ist wie ein offenes Fenster zum Blutgefässsystem: So wie sich die Blutgefässe in der Netzhaut unter der Diabetes-Erkrankung verändern, so verändern sie sich auch in anderen Organen. Was man am Auge sieht, lässt also auch Rückschlüsse für die Blutgefässe im Gehirn, im Herz, in der Niere und im übrigen Körper zu.
Ein weiterer wichtiger Faktor ist das Rauchen. Nikotin verengt die Blutgefässe. Rauchen schädigt daher die feinen Arterien und Venen ebenfalls.
«Gute» Fette (ungesättigte Fettsäuren, insbesondere Omega-3-Fettsäuren), Vitamine und andere Mikronährstoffe schützen die Gefässe. Aber Achtung: Nahrungsergänzungsmittel können ebenfalls Nebenwirkungen haben. Besprechen Sie die Einnahme mit der Augenärztin oder dem Augenarzt.
Symptome und Folgen
Frühstadien verursachen oftmals keine Beschwerden und keine Sehstörungen. Aber das ist trügerisch. Um eine ungünstige Entwicklung möglichst zu vermeiden, sind für Diabetiker*innen regelmässige Untersuchungen der Augen auch ohne Beschwerden sehr wichtig.
Typische Anzeichen in späteren Stadien können sein:
- Verschwommenes Sehen, verzerrte Bildwahrnehmung;
- «Fliegende Mücken» (mouches volantes) – fadenähnliche Trübungen, die gegen einen hellen Hintergrund nach unten zu sinken scheinen (Glaskörpertrübungen);
- Lichtblitze (Hinweis auf mögliche Netzhautablösung);
- Störung des Farbsinnes (alles sieht entfärbt aus, satte Farben fehlen);
- Plötzlicher Sehverlust oder «Russregen» (schwarze Flecken im Gesichtsfeld).

Manchmal wird eine Zuckerkrankheit entdeckt, wenn eine / ein Patient*in darüber klagt, innerhalb weniger Tage «kurzsichtig» geworden zu sein – in der Nähe ist noch alles scharf zu sehen, in der Ferne aber unscharf. Das kann auf eine Blutzuckerentgleisung hinweisen – durch den hohen Zuckergehalt wird vermehrt Wasser im Körper und auch im Auge zurückgehalten, das dadurch länger – und damit kurzsichtig wird. Durch Korrektur des Blutzuckerspiegels normalisiert sich das Auge wieder.
Beim Makulaödem hingegen lagert sich Flüssigkeit innerhalb des Netzhautgewebes ein. Das Auge wird dadurch nicht länger (kurzsichtig), das Verschwommensehen betrifft nicht nur das Sehen in die Ferne, sondern in alle Distanzen. Die Anschwellung beruht auf einer Störung der Durchlässigkeit von Blutgefässwänden und Grenzmembranen. Auch wenn sie sich manchmal akut bemerkbar machen kann, handelt es sich um eine chronische Störung. Ohne längerfristig angelegte Behandlung kann diese Störung nicht gründlich behoben werden.
Die Folgen diabetischer Netzhautveränderungen können bis zur Erblindung reichen, denn ohne ausreichende Sauerstoffversorgung und Ernährung der hochempfindlichen Nervenzellen können die Photorezeptoren nicht überleben.
Was lässt sich tun?
Besuchen Sie die Augenarztpraxis schon vor dem Auftreten von Symptomen. Insbesondere bei Diabetes Typ 2 sollten ab dem Zeitpunkt der Diagnose regelmässige Untersuchungen stattfinden.
Bei beginnender Sehstörung rasch reagieren. Bei einem akuten Sehverlust auf einem Auge sollte ein Notfall-Termin vereinbart werden.
Ärztliche Behandlung
Ein wichtiger Teil der Behandlung ist die gute Kontrolle des Blutzuckerspiegels, des Blutdrucks und der Blutfettwerte. Hier sollten die Hausärzt*innen, Patient*innen und Augenärzt*innen eng zusammenarbeiten. Es ist erwiesen, dass die Blutzuckerkontrolle das Fortschreiten der Retinopathie und des Makulaödems verlangsamt.
Die wesentlichen Behandlungsmöglichkeiten bestehen in:
- Eingabe von Medikamenten direkt ins Auge mittels einer Spritze (intravitreale Injektionen)
- Einsetzen eines Implantats ins Auge, welches langsam Kortison-ähnliche Wirkstoffe (Steroide) freisetzt
- Laserbehandlungen
- Chirurgische Eingriffe
Weitere Informationen zu diesen Behandlungsmöglichkeiten finden Sie in der Informationsbroschüre «Netzhauterkrankungen bei Diabetes».
Beratung und Hilfsmittel
Das Sehvermögen lässt sich auch trotz einer raschen Reaktion und geeigneten Eingriffen nicht in jedem Fall wieder vollständig herstellen. Eine grosse Auswahl an Hilfsmitteln sorgt dafür, das Beste aus dem vorhandenen Sehvermögen herauszuholen. In Low Vision-Beratungen lernen Betroffene Möglichkeiten kennen, die den Alltag erleichtern. Dies sind Hilfsmittel wie Vergrösserungshilfen, Leuchtlupen, «sprechende» Geräte oder Software mit Sprachausgabe und vieles mehr.

Die Fachpersonen in den Beratungsstellen stellen Betroffenen einen umfangreichen Wissensschatz zur Verfügung. Sie können die individuellen Bedürfnisse klären, gemeinsam Möglichkeiten besprechen und Fragen rund um Arbeitsplatz-Sicherung, Sozialversicherungen (IV / AHV), Finanzen, Selbstständigkeit oder Mobilität beantworten.
Auch der Austausch mit anderen Betroffenen (z.B. in Gesprächsgruppen) ist eine wertvolle Erfahrung. Mehr Informationen hierzu und zu weiteren Angeboten erhalten Sie bei Retina Suisse.
