I vasi sanguigni permeano la retina dell’occhio: le arterie che confluiscono il sangue verso la retina, i sottili vasi capillari e le vene che lo drenano. Se la vena centrale della retina o le sue diramazioni più piccole si bloccano, si parla di occlusione venosa retinica.
Se le vene sono ostruite, il sangue non riesce più a defluire dalla retina, ristagna nel tessuto e incrementa la pressione nella retina. Ciò può causare un rigonfiamento del tessuto (edema) e si possono manifestare delle emorragie. Inoltre, il ristagno ostacola l’apporto di sangue fresco attraverso l’arteria. Di conseguenza, le sensibili cellule della retina sono rifornite in modo insufficiente o non lo sono affatto. Perdono la loro funzionalità e in ultima istanza deperiscono.
Non sempre le persone colpite riescono a riconoscere i segni di un’occlusione venosa retinica. Quando si ha l’impressione che la vista sia peggiorata, è opportuno paragonare entrambi gli occhi: coprite prima un occhio e poi l’altro. Se da un occhio la vista appare sensibilmente peggiore del solito, è consigliabile farsi visitare da una/un oftalmologa/o.
Frequenza e cause
Circa una persona su 300 è interessata da un’occlusione venosa retinica. Con l’avanzare dell’età, in caso di diabete, patologie cardiologiche, ipertensione e glaucoma, il rischio aumenta di dieci volte.1, 2 Soprattutto negli uomini, un’occlusione venosa retinica può verificarsi già prima dei 50 anni, diventando più frequente tra i 60 e i 70 anni. Se è colpito un occhio, nel 5 - 12% dei casi l’occlusione si presenta anche nell’altro occhio entro 5 anni.
Un sangue più «denso», per esempio a causa di un maggiore contenuto di lipidi o proteine, una pressione sanguigna bassa, un’infiammazione della parete dei vasi sanguigni e disturbi di coagulazione favoriscono la formazione di coaguli. Nella maggior parte dei casi, tuttavia, la causa risiede nella vicina arteria, ispessita dall’arteriosclerosi o da processi infiammatori.
Prevenzione
Tutto ciò che promuove la salute vascolare riduce anche il rischio di una prima o successiva occlusione vascolare nell’occhio:2, 3
- i valori della pressione arteriosa, della glicemia, dei lipidi nel sangue (colesterolo, trigliceridi) e della coagulazione dovrebbero essere possibilmente nella norma.
- In caso di aumento della pressione intraoculare o di glaucoma, il trattamento deve essere seguito in modo conseguente.
- I cosiddetti «grassi buoni» (acidi grassi insaturi, in particolare gli acidi grassi omega-3), le vitamine e altri micronutrienti proteggono i vasi sanguigni. Ma attenzione: anche le vitamine e gli oligoelementi possono avere effetti collaterali. Discutete della loro assunzione con la vostra oftalmologa o il vostro oftalmologo.
Sintomi e conseguenze
I sintomi differiscono in base alla localizzazione e all’estensione dell’occlusione venosa. Si distingue tra occlusione della vena retinica centrale (OVRC), la quale interessa l’intera retina, e occlusione venosa retinica di branca (OVRB), che colpisce solo una piccola parte della retina.
In caso di occlusione della vena retinica centrale (occlusione completa della vena centrale della retina), entro un breve lasso di tempo le persone colpite non riescono più a vedere in modo nitido con l’occhio colpito. Spesso si svegliano al mattino con una visione significativamente ridotta, perché la pressione sanguigna è particolarmente bassa durante la notte, mentre la pressione nell’occhio quando si è sdraiati è piuttosto alta: una situazione che favorisce l’occlusione.
In caso di occlusione venosa retinica di branca (occlusione delle vene più piccole), è interessata solo una parte della retina. Il deterioramento della vista risulta meno evidente.
Per informazioni più dettagliate sui sintomi, la diagnostica e la distinzione rispetto ad altri disturbi, consultare il nostro opuscolo.
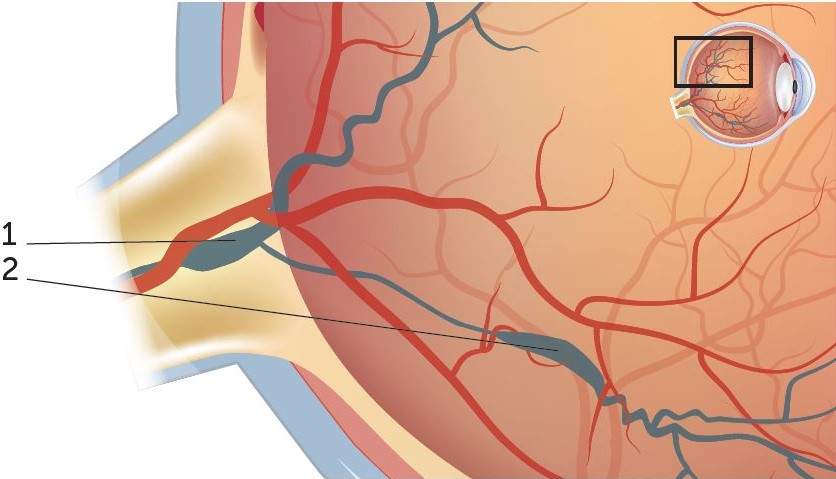
2. Occlusione venosa di branca
Se l’apporto di sangue si riduce in modo persistente, la retina reagisce e invia sostanze messaggere per formare nuovi vasi sanguigni. Tuttavia, questi nuovi vasi sono fragili e permeabili e contribuiscono al rigonfiamento del tessuto (per esempio l’edema maculare) o alle emorragie nel corpo vitreo. In caso di occlusione venosa retinica di branca i nuovi vasi sanguigni possono formarsi nella retina, in caso di occlusione della vena retinica centrale anche nell’iride e nell’angolo tra l’iride e la cornea. Questi vasi disturbanti aumentano la pressione intraoculare, si sviluppa un glaucoma e il nervo ottico può subire danni.
Le alterazioni della retina possono anche portare al suo distacco. Per saperne di più, consultate il nostro opuscolo «Distacco della retina».
Le conseguenze di un’occlusione venosa nella retina possono essere molto gravi. È la terza causa più comune di cecità unilaterale.4 Per fortuna, porta raramente alla cecità di entrambi gli occhi. In caso di sospetto, è quindi importante sottoporsi a un esame oftalmologico, soprattutto perché nella maggior parte dei casi il trattamento ha successo.
Che cosa si può fare?
In caso di perdita acuta della vista in un occhio, è necessario fissare un appuntamento d’urgenza, perché se si tratta di un’occlusione arteriosa, che può essere indice di un ictus.
Terapia
I seguenti punti determinano il trattamento di un’occlusione venosa retinica:2,5
- La macula è interessata?
- Vi è un blocco del flusso sanguigno (ischemia), se sì quanto è esteso?
- Con che rapidità si è sviluppato il disturbo?
- Si sono già verificate complicazioni (formazione di nuovi vasi sanguigni, distacco della retina)?
Un gonfiore della retina nell’area della visione più nitida (macula) è noto come edema maculare. Può essere ridotto con la somministrazione di sostanze attive che «sigillano» i vasi sanguigni. Le sostanze attive (inibitori del VEGF o steroidi) vengono iniettate nell’occhio. In genere, tali farmaci apportano un miglioramento misurabile dell’acuità visiva entro pochi giorni e il loro effetto persiste per diverse settimane. Il trattamento, se ha successo, deve essere applicato per oltre 5 anni nella maggior parte delle e dei pazienti, questo perché la causa di fondo rimane: l’alterazione dei vasi sanguigni.
Se il flusso sanguigno è assente in alcune aree della retina, è possibile ricorrere al trattamento laser. Le aree che non contribuiscono più alla visione e non sono più rifornite di sangue vengono «spente» (isolate), in modo da ridurre il rischio di complicazioni che potrebbero insorgere in quelle aree (per esempio, la produzione di sostanze messaggere per la formazione di nuovi vasi sanguigni). Ciò consente al tessuto di decongestionarsi e di ridurre la pressione sul sistema vascolare. Tuttavia, l’organismo deve sciogliere da solo il coagulo di sangue.
In alcuni casi, la fluidificazione del sangue viene offerta mediante infusione di liquidi. I farmaci anticoagulanti, invece, non hanno avuto successo. Tuttavia, a volte possono essere prescritti in presenza di altre alterazioni vascolari.
Consulenza e mezzi ausiliari
Non in tutti i casi la vista può essere ripristinata completamente, anche se si reagisce rapidamente e con gli interventi adeguati. Una vasta scelta di mezzi ausiliari permette di sfruttare al meglio la capacità visiva presente. Nella consulenza per bassa visione (low vison) si possono apprendere modi e maniere per rendere più agevole la vita quotidiana. Si tratta di ausili come occhiali con filtro ai bordi per evitare l’abbagliamento, ausili per l’ingrandimento, lenti d’ingrandimento illuminate, dispositivi «parlanti» o software con uscita vocale e molto altro ancora.

Le professioniste e i professionisti dei centri di consulenza mettono a disposizione delle persone colpite una vasta quantità di conoscenze. Possono chiarire le esigenze individuali, discutere insieme le opzioni e rispondere a domande sull’organizzazione della postazione di lavoro, sulle assicurazioni sociali (AI / AVS), sulle questioni finanziarie, sull’autonomia o sulla mobilità.
Anche lo scambio con altre persone colpite (per esempio nei gruppi di parola) costituisce un’esperienza preziosa. Per ulteriori informazioni su questa e altre offerte, contattare Retina Suisse.
