Il diabete, in gergo medico chiamato anche diabete mellito, può causare diverse patologie oculari. La buona notizia: di norma, queste alterazioni si sviluppano lentamente. In molti casi sono riconoscibili a livello diagnostico prima che si manifestino disturbi visivi. Se individuate precocemente e trattate in modo corretto, la loro progressione può essere ritardata in maniera efficace.
Le malattie oculari associate al diabete possono interessare diverse parti dell’occhio. Ad esempio, l’offuscamento del cristallino, ossia la cataratta, può verificarsi prima rispetto alle persone non diabetiche, oppure i sottili nervi della cornea possono venire danneggiati e causare secchezza oculare. Tuttavia, le due più importanti patologie retiniche associate al diabete sono la retinopatia diabetica e l’edema maculare. Se non vengono riconosciute e/o trattate, possono portare alla cecità. Tuttavia, in caso di diagnosi tempestiva, si può intervenire in modo attivo ed efficace. I due disturbi possono anche essere presenti contemporaneamente.
Retinopatia diabetica
Retinopatia significa «malattia della retina» (-patia = cambiamento anormale). La retinopatia diabetica fa parte delle conseguenze comuni del diabete. È causata dal danneggiamento dei minuscoli vasi sanguigni della retina e può restare asintomatica per un periodo di tempo prolungato. Se non si interviene con un trattamento adeguato, può progredire negli anni fino alla cecità. Di solito sono interessati entrambi gli occhi. La patologia può presentarsi in due differenti forme, quella proliferativa con formazione di nuovi vasi sanguigni e quella non proliferativa, ossia senza neovascolarizzazione. Per la scelta del trattamento adeguato è importante distinguere tra le due forme.
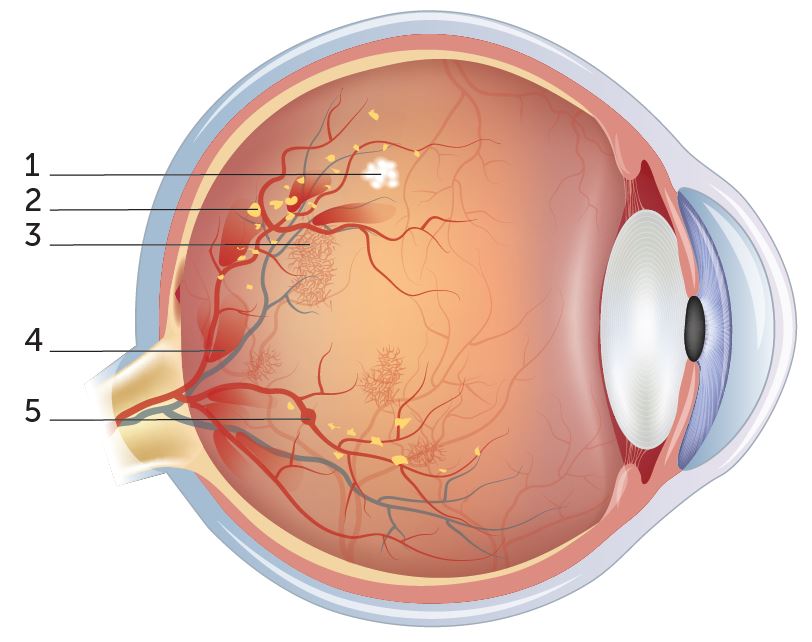
2. Essudati duri
3. Formazione di nuovi vasi sanguigni
4. Emorragie
5. Microaneurisma
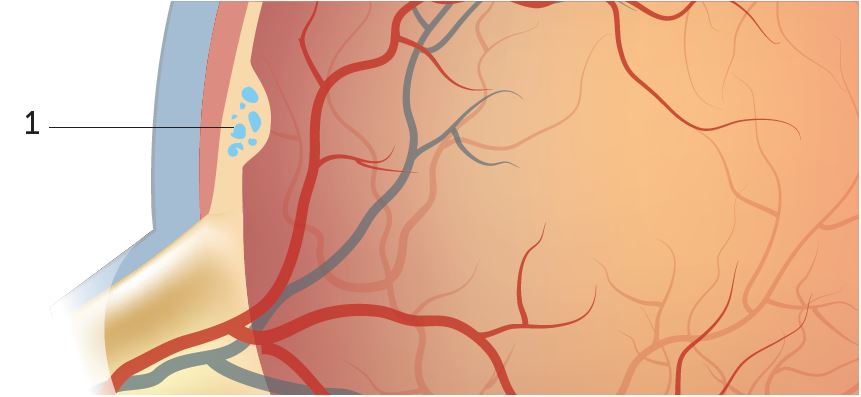
Edema maculare
Questa patologia causa l’accumulo di liquido (acqua) nell’area della retina responsabile della visione più nitida che si trova al centro del campo visivo. Quest’area è nota come macchia gialla o macula. Il gonfiore causato dal liquido immagazzinato provoca una visione distorta e sfocata, che può manifestarsi in modo assai repentino. Spesso colpisce un occhio solo. Poiché il disturbo di base – ossia i livelli eccessivi della glicemia – interessa entrambi gli occhi e in molti pazienti viene colpito pure l’altro occhio in un secondo momento. Anche in questo caso sono disponibili terapie efficaci, che spesso occorre applicare con costanza per anni.
Frequenza
Circa una persona su tre affetta da diabete (di tipo 1 o 2) svilupperà nel corso della propria vita una malattia della retina.
Nel diabete di tipo 1, una persona su quattro svilupperà una retinopatia e una su sette un edema maculare.
L’edema maculare diabetico è leggermente meno frequente nel diabete di tipo 2. Per contro, una retinopatia è riscontrabile circa in una persona su dieci già al momento della diagnosi di diabete.
Prevenzione
Questi tre fattori sono considerati i più importanti per la salute degli occhi in presenza di diabete:
- Esami regolari dell’occhio e della retina, anche se non si percepiscono disturbi visivi! In caso di diabete di tipo 2 già a partire dal momento della diagnosi.
- La causa è l’aumento dei livelli di zucchero nel sangue. È fondamentale tenere sotto controllo la glicemia con tutti i mezzi disponibili (in termini di esercizio fisico, controllo del peso corporeo, dieta, uso regolare di farmaci).
- In presenza di pressione arteriosa alta e di elevati livelli di lipidi nel sangue, una glicemia troppo alta ha un effetto ancora più sfavorevole sui vasi sanguigni. Il controllo della pressione arteriosa e dei lipidi nel sangue è quindi importante quanto il controllo della glicemia.
L’occhio, con la sua retina visibile all’oftalmologa/o, è una sorta di finestra sul sistema vascolare: le alterazioni dei vasi sanguigni della retina causate dal diabete, rispecchiano quelle degli altri organi. Ciò che si vede nell’occhio permette quindi di trarre conclusioni anche sullo stato in cui si trovano i vasi sanguigni del cervello, del cuore, dei reni e del resto del corpo.
Un altro fattore importante è il tabagismo. La nicotina restringe i vasi sanguigni. Il fumo danneggia quindi anche le arterie e le vene sottili.
I cosiddetti «grassi buoni» (acidi grassi insaturi, in particolare gli acidi grassi omega-3), le vitamine e altri micronutrienti proteggono i vasi sanguigni. Ma attenzione: anche gli integratori alimentari possono avere effetti collaterali. Discutete della loro assunzione con la vostra oftalmologa o il vostro oftalmologo.
Sintomi e conseguenze
Gli stadi iniziali spesso non causano sintomi o disturbi visivi. Attenzione: si tratta di una condizione ingannevole. Per le persone affette da diabete è molto importante sottoporsi a regolari visite oftalmologiche per evitare sviluppi sfavorevoli, anche in assenza di sintomi. Segni tipici nelle fasi successive possono essere:
- vista offuscata, percezione distorta delle immagini;
- «mosche volanti» (mouches volantes): si tratta di opacità filiformi che sembrano affondare verso il basso quando si guarda uno sfondo chiaro (opacità del corpo vitreo);
- lampi di luce (indicazione di un possibile distacco della retina);
- disturbo della percezione cromatica (tutto appare scolorito, mancano i colori vivaci);
- perdita improvvisa della vista o «pioggia di fuliggine» (macchie nere nel campo visivo).

A volte il diabete viene diagnosticato quando una o un paziente si lamenta di essere diventata/o «miope» nel giro di pochi giorni: vede ancora chiaramente da vicino, ma in lontananza tutto è sfocato. Questo può indicare uno squilibrio della glicemia: l’elevato tenore di zuccheri aumenta la ritenzione idrica nel corpo e di conseguenza anche nell’occhio allungandolo e rendendolo miope. Correggendo il livello della glicemia anche l’occhio si normalizza nuovamente.
In caso di edema maculare, invece, il liquido si accumula all’interno del tessuto retinico. L’occhio non si allunga (miopia) e l’offuscamento della vista non riguarda solo la visione a distanza bensì anche la visione da vicino. Il gonfiore è dovuto a un’alterazione della permeabilità delle pareti dei vasi sanguigni e delle membrane confinanti. Sebbene a volte si manifesti in modo acuto, si tratta di un disturbo cronico e senza un trattamento a lungo termine non può essere curato a fondo.
Le conseguenze delle alterazioni retiniche diabetiche possono portare fino alla cecità, poiché senza un sufficiente apporto di ossigeno e un nutrimento delle cellule nervose altamente sensibili i fotorecettori non sono in grado di sopravvivere.
Che cosa si può fare?
Recatevi dall’oftalmologa/o prima che si manifestino i sintomi. Nel caso del diabete di tipo 2, in particolare, è necessario sottoporsi a esami regolari fin dal momento della diagnosi.
Reagire rapidamente in caso di disturbi visivi. In caso di perdita acuta della vista in un occhio, è necessario fissare un appuntamento d’urgenza.
Terapia
Una parte importante del trattamento consiste in un buon controllo della glicemia, della pressione arteriosa e dei livelli di lipidi nel sangue. Medici curanti, pazienti e oftalmologhe/oftalmologi dovrebbero collaborare strettamente in questo caso. È stato dimostrato che il controllo della glicemia rallenta la progressione della retinopatia e dell’edema maculare.
Le principali opzioni di trattamento sono:
- la somministrazione di farmaci direttamente nell’occhio tramite siringa (iniezioni intravitreali);
- l’inserimento di un impianto nell’occhio che rilascia lentamente sostanze attive simili al cortisone (steroidi);
- trattamenti laser;
- interventi chirurgici.
Ulteriori informazioni su queste opzioni terapeutiche sono disponibili nell’opuscolo informativo «Malattie della retina nelle persone diabetiche».
Consulenza e mezzi ausiliari
Non in tutti i casi la vista può essere ripristinata completamente, anche se si reagisce rapidamente e con gli interventi adeguati. Una vasta scelta di mezzi ausiliari permette di sfruttare al meglio la capacità visiva presente. Nella consulenza per bassa visione (low vison) si possono apprendere modi e maniere per rendere più agevole la vita quotidiana. Si tratta di ausili come occhiali con filtro ai bordi per evitare l’abbagliamento, ausili per l’ingrandimento, lenti d’ingrandimento illuminate, dispositivi «parlanti» o software con uscita vocale e molto altro ancora.

Le professioniste e i professionisti dei centri di consulenza mettono a disposizione delle persone colpite una vasta quantità di conoscenze. Possono chiarire le esigenze individuali, discutere insieme le opzioni e rispondere a domande sull’organizzazione della postazione di lavoro, sulle assicurazioni sociali (AI / AVS), sulle questioni finanziarie, sull’autonomia o sulla mobilità.
Anche lo scambio con altre persone colpite (per esempio nei gruppi di parola) costituisce un’esperienza preziosa. Per ulteriori informazioni su questa e altre offerte, contattare Retina Suisse.
